糖尿病の3大合併症
糖尿病の合併症は進行するまで自覚症状がほとんどないことが、糖尿病の非常に恐ろしいところです。
当院は糖尿病内科専門医としての知見を活かし、血糖値のコントロールだけでなく合併症の悪化を予防を目指す診療を行っています。
田無駅やひばりヶ丘駅からバスで通院しやすく、東久留米市からも車でスムーズにご来院いただけます。ぜひご相談ください。
糖尿病網膜症
糖尿病網膜症とは
私たちの目の奥には、カメラのフィルムに相当する「網膜」という組織があります。網膜には光や色を感知するための神経細胞が密集しており、それらを支えるために無数の細い血管(毛細血管)が張り巡らされています。
糖尿病によって高血糖状態が続くと、血液中の過剰な糖がこの細い血管の壁を傷つけ、血管が詰まったり、もろくなります。
そして血管が障害されることで、目の神経や組織にも障害が起こり網膜症となります。
糖尿病網膜症の症状
糖尿病網膜症の症状は初期から中期にかけて自覚症状がほとんどありません。
病状が少しずつ進行してくると、視界に小さなゴミや虫のようなものが飛んで見える飛蚊症(ひぶんしょう)という症状が生じます。
さらに病状が悪化すると、視野障害や視力の低下、物が歪んでくるなどの症状が出現し、最終的には失明してしまいます。
糖尿病網膜症の進行ステージ
病状は大きく3つの段階(ステージ)に分かれます。
|
単純網膜症 |
自覚症状は全くありません。 厳格な血糖コントロールによって、進行を抑えることが可能です。 |
|
増殖前網膜症 |
自覚症状はほとんどありませんが、時々かすみ目を感じる人もいます。 血糖コントロールに加え、必要に応じてレーザー治療(光凝固術)を検討する段階です。 |
|
増殖網膜症 |
自覚症状は視力低下、飛蚊症、視界の欠損、ある日突然の失明してしまいます。 手術や特殊な注射が必要となります。 |
糖尿病網膜症の予防
糖尿病網膜症の予防は、適切な血糖コントロールと、早期発見・早期治療になります。低血糖も網膜症のリスクを高める可能性があるため注意が必要です。
バランスの良い食事や、運動療法を地道に続けることが、血管へのダメージを最小限に抑えます。
もちろん、適切な糖尿病治療も大切です。過度な治療は低血糖リスクを高めてしまい、逆に網膜症のリスクと高めてしまいます。
また病診連携も非常に大切です。血液検査結果(HbA1cなど)を眼科医に共有し、逆に眼科での検査結果を内科医に伝えることが重要です。
紹介状を通じたスムーズな連携が、合併症の早期発見を可能にします。
糖尿病神経障害
糖尿病神経障害とは
糖尿病神経障害は糖尿病の合併症の1つで最も頻度が多く一番最初に起こる合併症です。
血管は神経を栄養していますので、血管と神経は一心同体と言われることもあります。高血糖の状態が続くと、血管がストレスにかかり徐々に障害されてしまいます。そうすると、神経も障害されてしまい、しびれ、麻痺などの症状が出てしまいます。
糖尿病による神経障害は特徴があり、両方の足先から足の裏にかけて最初に症状が出ます。そして、徐々に両手の症状、最後に体全体(自律神経など)に生じます。
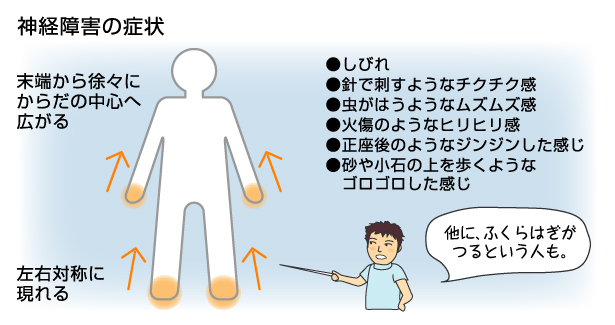
糖尿病神経障害の症状
糖尿病神経障害の症状は、ダメージを受ける神経の種類によって変わります。
最も多く見られるのは末梢神経障害で、手足の先(特に最初は足先)に現れる感覚障害です。「砂利の上を歩いているような違和感がある(薄い紙が1枚間にある感じ)」と訴える患者さんが多い印象です。
初期段階では「なんとなく」と感じる程度の違和感から始まることが多いため、見逃さないことが重要です。
進行すると自律神経も障害されます。
自律神経は様々な内臓や血管の働きを調節しているため、ここが障害されると全身にさまざまな不調が現れます。
具体的は「立ちくらみ」「便秘と下痢」「ED」「排尿障害」などです。
糖尿病神経障害の治療
糖尿病神経障害の治療において最も大切なことは、血糖コントロールを徹底することです。
ダメージを受けた神経を完全に元通りにすることは難しいので、血糖値を適切に保つことで発症、進行を遅らせ、症状の緩和を目指します。
ただし、血糖コントロールが改善しても、すぐにしびれや痛み自律神経症状が無くなるわけではありませんので、症状に対しては薬によって緩和します。
-
リリカ、タリージェなどの神経障害性疼痛治療薬
- メチコバールなどのビタミン製剤、牛車腎気丸などの漢方薬
-
エパルレスタッドといったアルドース還元酵素阻害薬
-
自律神経症状に対しては適宜症状に合わせた治療薬
ただし、薬物療法には眠気やふらつきなどの副作用にも注意が必要です。当院では患者様の体調を確認しながら、慎重に処方を行います。
神経障害がある方は、足のトラブルが重症化しやすいため日々の足の観察が不可欠です。
-
毎日、足を洗う際に傷や水虫、深爪がないかチェックする
-
熱さの感覚が鈍いため、湯たんぽやカイロによる火傷に注意する
-
サイズの合った靴を履き、靴擦れを予防する
-
禁煙を徹底し、血管への負担を減らす
糖尿病腎症
糖尿病腎症とは
糖尿病にかかってから5~10年で徐々に発症すると言われています。
長い期間にわたり高血糖の状態が続くと、腎臓の中にある非常に細い血管がダメージを受け、糸球体と呼ばれる血液をろ過する組織を中心に壊れていく病気です。
初期の段階では自覚症状が全くありませんが、放置して進行すると血液中の老廃物を排出できなくなり、最終的には人工透析が必要な状態へとなってしまいます。現在人工透析の原因の第一位は糖尿病腎症です。
糖尿病腎症の病気の種類(ステージ)
|
第1期(腎症前期) |
尿検査も正常で、自覚症状は全くありません。 この時期の目標は血糖コントロールを徹底し、腎症の発症を防ぐことです。 |
|
第2期(早期腎症) |
尿の中に通常の検査では検出できない微量なタンパク(微量アルブミン)が漏れ始める時期です。 この段階で発見して適切な治療を開始すれば、腎機能を改善させたり、進行を食い止めることができます。 |
|
第3期(顕性腎症) |
尿検査でタンパク尿がはっきりと検出されるようになる段階です。 この段階ではタンパク質の摂取制限などの食事療法を検討する必要が出てきます。 |
|
第4期(腎不全期) |
腎臓の機能が大きく低下し、体内の老廃物が溜まりやすくなる時期です。むくみや貧血、息切れなどの自覚症状も起こりはじめます。 血糖管理、食事療法を中心として治療を徹底し、さまざまな自覚症状にも対応する必要があります。 |
|
第5期(透析療法期) |
腎臓がほとんど機能しなくなるため、人工透析、腎移植といった代替療法を選択する必要があります。 |
糖尿病腎症の症状
初期にはほとんど症状がありません。しかし、腎臓の機能が低下していくにつれて少しずつ体に変化が現れ始めます。
腎症が進行すると尿に漏れ出すタンパク質の量が増えている段階です。この時期になると、人によっては足・顔のむくみ、疲れやすくなるといった症状を自覚することがあります。
さらに進行すると、腎臓の血液をろ過する機能が著しく低下して体内の毒素や余分な水分を排出できなくなります。強い倦怠感や息切れ、食欲の低下、全身のむくみ、体重増加などの症状が起こります。
これらの症状が現れる頃には、腎臓の機能はすでに大幅に失われており、人工透析の検討が必要になる場合があります。
糖尿病腎症の治療
当院では患者さんの病期に合わせて、腎機能を可能な限り守り抜くための治療を選択します。治療の柱は大きく分けて3つです。
|
厳格な血糖管理と新薬の活用 |
基本となるのは血糖値を目標値に近づけて維持することです。 近年では血糖値を下げるだけでなく、腎臓を保護する効果が認められているSGLT2阻害薬、GLP-1/GIP受容体作動薬、フィネレノンといった新しいお薬の選択肢も増えています。 これらを適切に組み合わせることで、腎症の進行を抑制します。 |
|
血圧・脂質のコントロール |
腎臓の糸球体の血圧を下げるためにRAS阻害薬と呼ばれるタイプの薬を優先的に使用します。ご自宅での血圧測定を推奨し、一人ひとりに合った血圧目標を目指します。 腎症の進行には中性脂肪の増加も関与していると言われています。適切な中性脂肪の管理を目指します。 |
|
食事療法と生活習慣の改善 |
塩分制限、タンパク質制限、カリウム制限、禁煙の徹底 |
最後に
糖尿病の治療は血糖コントロールが一番重要ですが、それ以外にも様々な合併症の管理も重要です。
多角的な視点から治療方針を一緒に考えていくためには、糖尿病専門医による治療がかかせません。(当院の糖尿病診療についてはこちらから)
西東京市(田無、ひばりヶ丘など)、東久留米市エリアの専門医による糖尿病治療をご希望の方は「はたけやま内科クリニック」へご相談ください。
